Social
Constipația cronică funcțională: definiție, cauze, evaluare clinică și opțiuni terapeutice
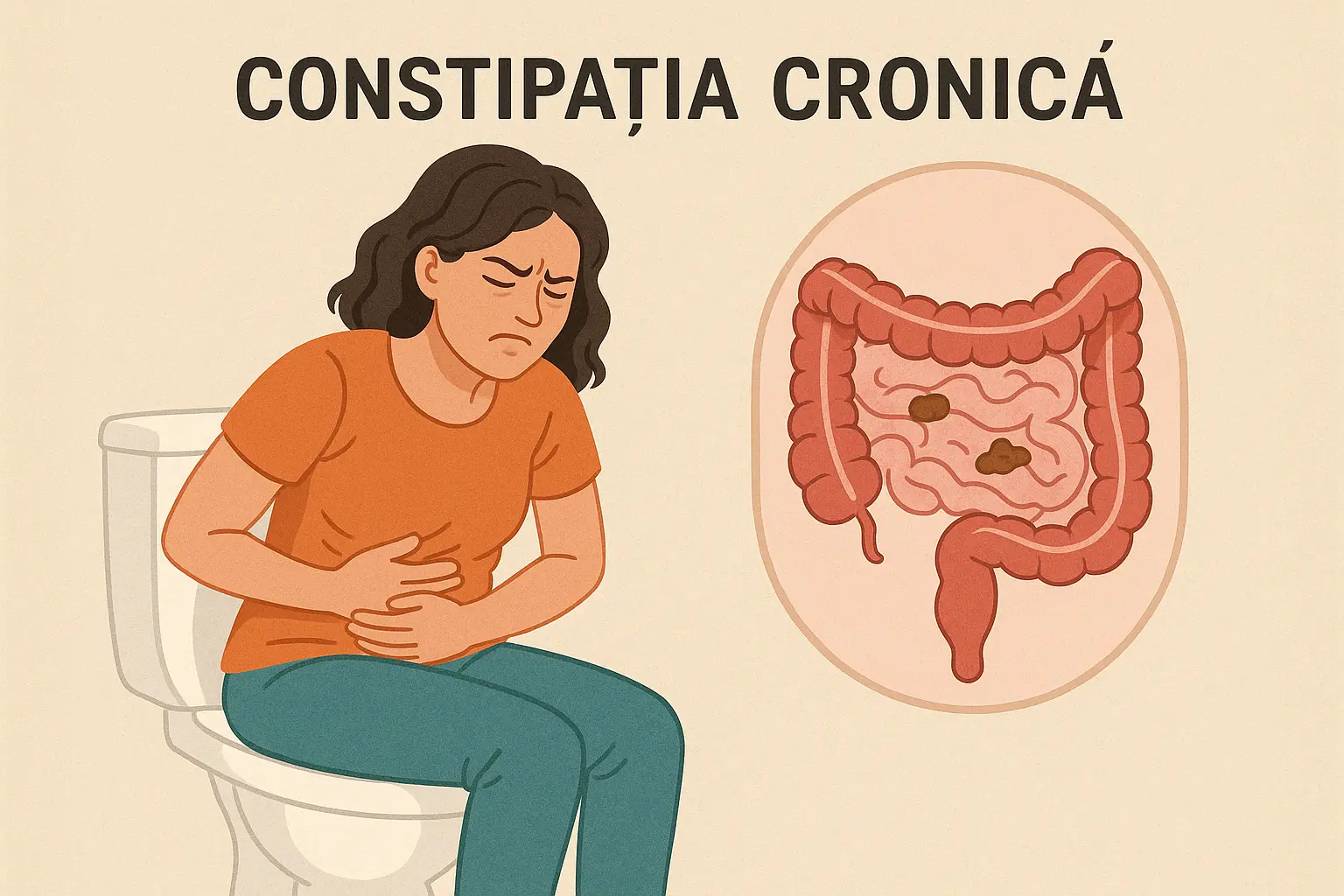
Deși este adesea minimalizată de pacienți și, uneori, chiar de cadrele medicale, constipația cronică funcțională reprezintă o problemă de sănătate publică, cu o prevalență estimată între 15% și 25% la nivel global, afectând predominant femeile adulte, în special în perioada perimenopauzală și postmenopauză.
Constipația nu trebuie privită ca o simplă tulburare de tranzit, ci ca o afecțiune multifactorială, care poate avea implicații sistemice, influențând starea generală, statusul nutrițional, echilibrul neurovegetativ și calitatea vieții.
Definiție clinică și criterii de diagnostic
Conform criteriilor Rome IV, constipația cronică funcțională se diagnostichează în prezența a minimum două dintre următoarele criterii, pe o perioadă de cel puțin 3 luni (cu debut cu cel puțin 6 luni anterior evaluării):
- Frecvență <3 scaune/săptămână
- Efort excesiv la defecație în >25% dintre ocazii
- Scaune dure sau fragmentate (tip 1–2 în scala Bristol)
- Senzația de evacuare incompletă
- Senzația de obstrucție anorectală
În plus, criteriile Rome IV impun absența durerii abdominale recurente ca simptom principal, acesta fiind un aspect care diferențiază constipația funcțională de sindromul de intestin iritabil cu predominanță constipativă (IBS‑C).
Fiziopatologie
Constipația funcțională este clasificată drept o tulburare de motilitate gastrointestinală în absența unei leziuni organice structurale detectabile. Mecanismele fiziopatologice sunt variate și pot implica atât tulburări de tranzit colonic, cât și disfuncții ale mecanismelor de evacuare anorectală.
În formele cu tranzit colonic întârziat, există o reducere a frecvenței și amplitudinii contracțiilor propulsive la nivelul colonului, în special în segmentele sigmoid și descendens. Această hipomotilitate determină acumularea conținutului fecal și deshidratarea excesivă a scaunului, ceea ce agravează constipația.
În alte cazuri, cauza predominantă este o disfuncție de evacuare, adesea legată de disinergia planșeului pelvin. Aceasta presupune o coordonare defectuoasă între mușchii puborectalis și sfincterul anal extern în timpul defecației, rezultând în contracții paradoxale sau relaxare insuficientă.
Un alt element central în fiziopatologie este axa intestin–creier, care joacă un rol major în reglarea motilității, secreției intestinale și percepției viscerale. Dezechilibrele în această comunicare bidirecțională, frecvente în context de stres cronic, anxietate sau depresie, pot contribui semnificativ la menținerea simptomatologiei.
Cauze și factori predispozanți
Pe lângă mecanismele fiziopatologice propriu-zise, trebuie considerați o serie de factori favorizanți:
- Aport alimentar deficitar în fibre (<20g/zi)
- Hidratare insuficientă cronică
- Sedentarism
- Tulburări endocrine (în special hipotiroidism, hipercalcemie, diabet zaharat)
- Medicație constipantă: antidepresive triciclice, opioide, anticolinergice, antiacide cu aluminiu, fier
- Disbioză intestinală. Alterarea compoziției microbiotei intestinale poate reduce producția de acizi grași cu lanț scurt, esențiali pentru motilitate.
Diagnostic diferențial
Este esențial să excludem patologia organică sau structurală colonică, inclusiv:
- Boala inflamatorie intestinală (Crohn, colită ulcerativă)
- Neoplasm colorectal
- Stenoze colice post-diverticulită
- Boala Hirschsprung (la adultul tânăr – foarte rar)
- Hipotiroidism sever
- Neuropatii diabetice
În cazul pacienților cu semne de alarmă (scădere ponderală, anemie, rectoragii, vârstă >50 ani la debutul simptomatologiei), se recomandă colonoscopie completă.
Rolul microbiomului intestinal
Pacienții cu constipația cronică au frecvent un profil de microbiotă alterat, cu diversitate bacteriană redusă și niveluri scăzute de specii producătoare de butirat, precum Faecalibacterium prausnitzii sau Roseburia spp.
Butiratul este esențial pentru:
- motilitatea colonică (prin stimularea receptorilor GPR43)
- integritatea mucoasei epiteliale
- reglarea inflamației locale
Reechilibrarea florei intestinale poate implica modificări alimentare, introducerea de prebiotice naturale (inulină, psyllium), iar în cazuri selecționate, probiotice specifice cu acțiune asupra motilității (ex. Bifidobacterium lactis HN019, Lactobacillus casei Shirota).
Tratament: recomandări și opțiuni
Tratamentul pentru constipația cronică funcțională trebuie să fie individualizat, în funcție de mecanismul fiziopatologic predominant (tranzit colonic lent vs. evacuare anorectală deficitară), dar și ținând cont de comorbiditățile existente și de răspunsul anterior la terapii.
În majoritatea cazurilor, intervențiile de primă linie includ modificarea stilului de viață. Se recomandă adoptarea unei diete cu un aport adecvat de fibre (25–30 g/zi), provenite atât din surse solubile (ovăz, psyllium, semințe de in), cât și insolubile (legume, tărâțe, fructe). Hidratarea este esențială, fiind necesar un aport de minimum 1,5–2 litri de apă pe zi, pentru a evita deshidratarea scaunului în colon. Activitatea fizică zilnică, chiar și moderată (30 de minute de mers alert), s-a dovedit a fi un stimulent eficient al motilității intestinale. De asemenea, este importantă stabilirea unei rutine fiziologice: pacientul trebuie încurajat să aloce zilnic, preferabil dimineața, timp pentru defecație, într-un mediu liniștit, fără grabă sau inhibiții comportamentale.
Dacă măsurile non-farmacologice nu sunt suficiente, se poate recurge la tratament medicamentos, începând cu fibre solubile (psyllium), care sunt bine tolerate și pot fi administrate pe termen lung. Laxativele osmotice, precum macrogol (PEG), sunt considerate de primă alegere în formele moderate de constipație funcțională, datorită profilului favorabil de siguranță și eficiență. Laxativele stimulante, cum ar fi bisacodil sau senna, pot fi utilizate ocazional, dar nu sunt recomandate pentru utilizare cronică, din cauza riscului de alterare a reflexului colonic și de dezvoltare a dependenței funcționale.
În cazurile refractare la tratamentele standard, se poate lua în considerare administrarea de agoniști ai receptorilor 5-HT4, precum prucaloprid, care stimulează activitatea propulsivă a colonului. Acest medicament este indicat în formele de constipație cronică severă, mai ales la femei, în lipsa unei etiologii organice.
Pentru pacienții cu disinergie defecațională documentată prin explorări funcționale (manometrie anorectală, defecografie), terapia prin biofeedback reprezintă o opțiune validată, cu rezultate foarte bune în cazurile selectate. Această intervenție presupune reeducarea răspunsurilor musculare voluntare și involuntare implicate în actul defecației și necesită implicarea activă a pacientului, pe termen mediu.
Concluzie
Constipația cronică funcțională este o tulburare digestivă frecventă, dar adesea subdiagnosticată și tratată empiric. Pentru a obține rezultate reale, este esențială o abordare diferențiată, bazată pe înțelegerea mecanismului predominant: tranzit colonic lent, evacuare anorectală deficitară sau comorbidități metabolice ori neurogastroenterologice.
Tratamentul trebuie să fie personalizat, progresiv și susținut de educație medicală corectă. Utilizarea cronică a laxativelor fără o indicație clară sau automedicația pot agrava simptomatologia și întârzia intervenția adecvată.
Ca medic gastroenterolog cu experiență în nutriție clinică, consider că în fața oricărei tulburări funcționale digestive, inclusiv constipația, este important să nu tratăm simptomele izolat, ci să investigăm contextul complet: stilul de viață, istoricul medical, interacțiunile medicamentoase, statusul nutrițional și echilibrul microbiomului intestinal.
Dacă te confrunți cu constipație recurentă, disconfort digestiv persistent sau simptome care îți afectează ritmul zilnic, te încurajez să te programezi pentru o evaluare medicală completă.
Social
Stejarii Collection, un reper de calitate în segmentul rezidențial de lux

Piața rezidențială de lux din București este, în ultimii ani, din ce în ce mai aglomerată. Zeci de proiecte se poziționează drept „de lux”, majoritatea mizând pe localizare, finisaje sau suprafețe generoase. Cu toate acestea, foarte puține reușesc să depășească logica strict imobiliară și să propună un model de locuire comparabil cu cele întâlnite în marile capitale europene. Stejarii Collection face parte din această categorie rară, iar diferența nu este una de discurs, ci de structură, scară și standarde asumate încă din faza de concept.
Un prim indicator clar este amplasarea. Proiectul este dezvoltat în interiorul unei păduri protejate de aproximativ 250 de hectare, un context natural care, în marile orașe europene, este rezervat exclusiv proiectelor rezidențiale de top. În același timp, Stejarii Collection se află la doar câteva minute de principalele axe de mobilitate din nordul Capitalei, de aeroporturi și de zona comercială Băneasa. Accesul rapid la infrastructură urbană și izolare reală față de aglomerație sunt cu siguranță specifice proiectelor premium internaționale, nu ansamblurilor rezidențiale locale.
Cum arată locuirea de lux atunci când nu este gândită pentru piața locală
Un alt element care mută comparația din București în afara granițelor este modul în care sunt gândite spațiile și, mai ales, destinația lor exclusiv rezidențială pentru închiriere, o alegere rară pe piața locală, dar frecvent întâlnită în proiectele premium internaționale. Apartamentele Stejarii Collection beneficiază de suprafețe vitrate ample, cu deschideri panoramice de minimum 270 de grade către pădure, un detaliu care nu funcționează ca element de spectacol, ci ca parte integrantă a experienței zilnice de locuire. În marile capitale europene, acest tip de orientare este o cerință de bază pentru confort, lumină naturală și calitatea vieții, nu un beneficiu opțional.
Faptul că aceste apartamente sunt concepute pentru închiriere pe termen mediu și lung influențează direct felul în care sunt proiectate interioarele. Accentul cade pe materiale naturale, proporții echilibrate și o paletă cromatică neutră, gândită pentru utilizare îndelungată, nu pentru un impact vizual imediat. Este aceeași abordare întâlnită în proiecte premium din Londra sau Paris, unde locuințele destinate închirierii sunt proiectate să reziste în timp, atât din punct de vedere estetic, cât și funcțional.
Management property cu servicii de concierge hotelier
Diferențierea Stejarii Collection nu se oprește la arhitectură sau design. Un criteriu esențial, adesea ignorat în proiectele locale, este managementul rezidențial. La nivel internațional, property management-ul este considerat un pilon central al valorii unui proiect. La Stejarii Collection, acest principiu este aplicat consecvent.
Comunitatea este administrată printr-un sistem integrat care include securitate 24/7, servicii concierge dedicate și acces la facilități de sport, wellness și ospitalitate, toate coordonate unitar. Tipul acesta de organizare este specific proiectelor rezidențiale operate după modele de ospitalitate, nu dezvoltărilor imobiliare clasice, unde responsabilitatea se fragmentează rapid după livrare.
Palmares de premii care confirmă poziția proiectului imobiliar în segmentul rezidențial de lux
Un alt indicator obiectiv al poziționării internaționale este palmaresul de premii acumulat de Stejarii Collection. Între 2022 și 2025, proiectul a fost recompensat constant de jurii formate din experți independenți, atât la nivel național, cât și internațional. Doar în ultimii trei ani, Stejarii Collection a obținut titluri precum “Proiectul Rezidențial al Anului” (SEE Property Forum), “Cel mai bun Proiect Rezidențial Premium al Anului” (CIJ Awards), “Cel mai bun proiect rezidențial de lux” (Forbes și Ziarul Financiar) și “Cel mai Bun dintre Cele mai Bune Proiecte Rezidențiale” la Europe SSE (International HOF Awards).
În 2025, cele trei distincții obținute la Romanian Property Awards au consolidat acest parcurs, proiectul fiind recunoscut pentru design interior de cinci stele, excelență în amenajarea rezidențială și standarde ridicate de management. Așadar, validările externe mută automat comparația într-un context mai larg, în care Stejarii Collection este evaluat după aceleași criterii ca proiectele premium europene.
Un proiect românesc, marca Țiriac Imobiliare, gândit pentru o scenă globală
Stejarii Collection demonstrează că locuirea premium din România poate depăși granițele comparațiilor locale și poate intra, legitim, într-un dialog cu proiecte internaționale de referință. Nu prin replicare, ci printr-o interpretare autentică a luxului contemporan, adaptată contextului local, dar aliniată standardelor globale.
Stejarii Collection se poziționează natural în categoria proiectelor care răspund celor mai exigente criterii și cele mai rafinate așteptări. Mai mult decât un simplu complex rezidențial, este un reper al rezidențialelor de lux, cu un standard recunoscut pe plan internațional.
Social
Stejarii Collection, triplu laureat la Romanian Property Awards 2025. Confirmarea unui standard care depășește granițele României

Există proiecte care impresionează printr-un debut spectaculos și proiecte care își construiesc reputația prin consecvență, rigoare și o viziune aplicată pe termen lung. Stejarii Collection aparține, fără echivoc, celei de-a doua categorii. Departe de a fi o apariție conjuncturală, Stejarii Collection este rezultatul unui parcurs solid, confirmat constant de unele dintre cele mai importante jurii din domeniul imobiliar, arhitectural și al designului rezidențial, atât la nivel național, cât și internațional.
Încă din 2022, proiectul a fost desemnat “Proiectul Rezidențial al Anului” în cadrul SEE Property Forum, marcând începutul unei serii de recunoașteri care aveau să consolideze poziția Stejarii Collection ca reper al segmentului premium. În 2023, proiectul a fost recompensat cu titlul de “Cel mai bun Proiect Rezidențial Premium al anului” la CIJ Awards România, a primit “Premiul special al Asociației Societăților de Arhitectură din România” în cadrul Anualei de Arhitectură și a fost desemnat “Cel mai rafinat proiect rezidențial” la Business Review Readers’ Choice Awards. Tot în 2023, Stejarii Collection a fost apreciat pentru design și arhitectură în cadrul evenimentului După Afaceri Premium, confirmând relevanța sa atât în zona de specialitate, cât și în mediul de business.
Anul 2024 a reprezentat o etapă de consolidare la cel mai înalt nivel. Stejarii Collection a fost desemnat “Cel mai bun proiect rezidențial de lux” atât la Gala Forbes Residential Buildings, cât și la Gala Ziarul Financiar, iar la nivel internațional a obținut distincția “Cel mai Bun dintre Cele mai Bune Proiecte Rezidențiale (Europe SSE)” în cadrul International HOF Awards. Validările succesive au conturat clar statutul proiectului: un standard de referință pentru locuirea premium în România și Europa de Sud-Est.
Anul 2025 a venit ca o confirmare a acestei traiectorii, aducând noi recunoașteri relevante pentru componenta de comunitate și stil de viață: premiul Community & Lifestyle Excellence acordat de După Afaceri Premium, precum și distincția Wellness and Community Excellence în cadrul Galei Mari Sportivi ProSport.
În acest context, cele trei distincții obținute în 2025 la Gala Romanian Property Awards reprezintă continuarea firească a unui parcurs construit cu rigoare și viziune.
Trei distincții, o singură viziune validată internațional
Romanian Property Awards este unul dintre cele mai importante evenimente dedicate sectorului imobiliar din România, reunind anual proiecte evaluate de un juriu internațional format din arhitecți, designeri, dezvoltatori și specialiști în property management. Criteriile de jurizare vizează inovația, calitatea designului, funcționalitatea, sustenabilitatea și impactul asupra comunității, ceea ce conferă premiilor o greutate reală în industrie.
În cadrul ediției din 2025, Stejarii Collection a fost distins în trei categorii majore, confirmând caracterul integrat al proiectului și capacitatea acestuia de a livra excelență pe mai multe paliere simultan: design interior, experiență rezidențială și management al comunității.
Interioare rezidențiale de cinci stele și calificarea pe scena internațională
Una dintre cele mai importante recunoașteri primite de Stejarii Collection este titlul “5 Stars Residential Interior Apartment”, o distincție care califică proiectul în competiția internațională International Property Awards. Acest premiu poziționează Stejarii Collection dincolo de granițele pieței locale și confirmă relevanța sa într-un context competitiv internațional.
Interioarele apartamentelor au fost apreciate pentru armonia dintre estetică și funcționalitate, utilizarea materialelor naturale de cea mai înaltă calitate, compoziția spațială atent echilibrată și modul în care lumina naturală este valorificată pentru a crea un sentiment autentic de confort și rafinament. Conceptul interior reflectă o viziune contemporană asupra luxului, una care privilegiază echilibrul, liniștea și coerența, în detrimentul opulenței ostentative.
Design interior ca extensie a naturii
A doua distincție obținută, “Interior Design: Residential Interior Apartment”, subliniază rolul central pe care designul îl joacă în filosofia Stejarii Collection. Încă din faza de concept, amenajarea interioarelor a fost gândită ca parte integrantă a experienței rezidențiale, nu ca un element decorativ secundar.
Apartamentele se remarcă prin spații generoase, linii curate și suprafețe vitrate ample, care oferă panorame către pădurea de stejari ce înconjoară complexul. Această deschidere vizuală creează o continuitate naturală între interior și exterior, transformând peisajul într-o prezență constantă în viața de zi cu zi a rezidenților. Juriul a apreciat atât designul inovator, cât și respectul pentru mediul înconjurător și integrarea arhitecturii în contextul natural.
Excelență în management rezidențial
Cea de-a treia distincție, acordată în categoria Property Management, evidențiază una dintre cele mai puternice dimensiuni ale proiectului Stejarii Collection: modul în care este administrată și dezvoltată comunitatea rezidențială. Într-un segment în care managementul face diferența pe termen lung, Stejarii Collection a fost apreciat pentru standardele ridicate de organizare, siguranță și calitate a serviciilor.
Operațiunile proiectului sunt construite pe principii de ospitalitate premium, incluzând servicii concierge dedicate, securitate 24/7 și acces la o gamă integrată de facilități de sport, wellness și lifestyle. Juriul a remarcat capacitatea proiectului de a gestiona o comunitate internațională activă și coerentă, în care eficiența operațională se îmbină cu o atenție autentică pentru experiența rezidenților.
Un parcurs care confirmă un standard, nu un moment
Cele trei distincții obținute în cadrul Romanian Property Awards 2025 se adaugă unui palmares consistent și confirmă faptul că Stejarii Collection este reper care își menține standardele în timp. Designul interior, arhitectura, relația cu natura și managementul rezidențial funcționează aici ca părți ale unui întreg coerent, orientat către calitatea vieții și experiența reală a locuirii.
Prin recunoașterea națională și internațională acumulată de-a lungul anilor, Stejarii Collection consolidează poziția brandului Stejarii ca lider în segmentul rezidențial de lux și deschide perspective clare către scena competițiilor internaționale, unde proiectele sunt evaluate la cele mai exigente standarde.
Mai mult decât o succesiune de premii, parcursul proiectului imobiliar reflectă o viziune clară asupra viitorului locuirii premium, care mizează pe faptul că excelența nu trebuie declarată, ci demonstrată constant.
Social
Despre Anton (Tonino) Despre inima lui. Despre visuri la care nu renunță.

Anton (Tonino) s-a născut cu o boală rară de inimă numită Boala Ebstein. Este o malformație cardiacă gravă, care afectează funcționarea inimii și poate pune viața în pericol încă din copilărie. Această boală i-a pus multe piedici de-a lungul vieții. Tonino nu a putut face sport, nu a avut voie să depună efort, să alerge sau să obosească – lucruri firești pentru alți copii.
De multe ori, a trebuit să stea pe margine și să privească. Și totuși… Tonino iubește sportul. Este îndrăgostit de handbal și volei, urmărește meciuri, cunoaște regulile și visează. Visul lui este ca într-o zi să devină profesor de sport — să îi învețe pe alții să creadă în ei și să nu renunțe. Un copil cu o inimă fragilă, dar cu un vis puternic.
Acum, Tonino are nevoie de sprijinul nostru pentru a avea o șansă la o inimă mai puternică și la un viitor în care să poată respira mai ușor.
Fiecare donatie conteaza. Poti dona aici: https://magicamp.galantom.ro/p/AntonFabian
REVOLUT:
Pentru TONINO
Georgiana Merdariu
IBAN
RO78 REVO 0000 1137 0585 0315
Cod BIC/SWIFT
REVOROBB
-

 Evenimentacum o săptămână
Evenimentacum o săptămânăAdvertoriale: ce sunt, cum se scriu și unde se publică (ghid practic)
-
 Afaceriacum o săptămână
Afaceriacum o săptămânăDeLucru.ro – platforma care ajută oamenii să câștige bani în plus în București, fără CV, de oriunde și indiferent de experiență, studii și vârstă
-

 Afaceriacum o săptămână
Afaceriacum o săptămânăRaport de Analiză Corporativă și Industrială: Ecosistemul UZINEX din Iași
-

 Afaceriacum o săptămână
Afaceriacum o săptămânăGhidul Dezvoltatorului Imobiliar 2026: Cum Reduci Costurile de Construcție cu 30% – 60% prin Importuri Directe din China, Fără Rabat la Calitate
-

 Evenimentacum o săptămână
Evenimentacum o săptămânăÎncepând de Joi, România participă la Târgul Internațional de Turism de la Viena Ferien-Messe Wien
-

 Socialacum o săptămână
Socialacum o săptămânăAvocatul Gabriel Zbârcea: „Iubirea față de România nu este o ideologie”
-

 Afaceriacum o săptămână
Afaceriacum o săptămânăÎncepând de Joi, România participă la Târgul Internațional de Turism de la Viena Ferien-Messe Wien
-

 Afaceriacum o săptămână
Afaceriacum o săptămânăCel Mai Puternic Avantaj Competitiv pentru Dezvoltatorii Imobiliari din România